Sélectionner une Région
-
Europe
-
Americas
-
Africa and Middle East
-
Asia Pacific
ABSTRAIT
Contexte : La dermatite du siège (DS) provoque une gêne et une détresse émotionnelle chez les nouveau-nés hospitalisés en soins intensifs néonatals, et constitue un facteur de risque d’infection. Malgré des études documentant les modalités de prévention et de traitement, la dermatite du siège demeure fréquente. L’harmonisation des recommandations relatives aux soins de la peau périnéale pourrait contribuer à réduire sa prévalence. Objectif : Mettre en œuvre des recommandations relatives aux soins de la peau périnéale, tout en introduisant de nouvelles lingettes pour le siège, afin de diminuer de 20 % l’incidence de la DS en un an.
Méthodes : Notre service a analysé la littérature scientifique afin d’élaborer un protocole standardisé de soins périnéaux, axé sur la prévention et le traitement, et incluant l’utilisation de lingettes pour bébé innovantes, sans conservateur et enrichies en extrait de pépins de pamplemousse. Les critères d’évaluation principaux étaient l’incidence et la durée des infections du périnée. Le respect du protocole a été contrôlé. Le critère de comparaison était le taux d’infections fongiques cutanées lors de l’utilisation de ces lingettes sans conservateur.
Résultats : Entre juillet 2017 et mars 2019, 1 070 nourrissons ont été hospitalisés pendant un ou plusieurs jours, dont 11 % étaient nés avant 30 semaines d’âge gestationnel. Après la mise en œuvre des recommandations en janvier 2018, l’incidence des infections nosocomiales a diminué de 16,7 %. L’incidence des cas graves a chuté de 34,9 %, avec une durée d’hospitalisation réduite de 3,5 jours pour 100 jours-patients. Le protocole a été respecté. Les nouveau-nés ont bien toléré les nouvelles lingettes, sans augmentation des infections fongiques cutanées.
Implications pour la pratique : Les recommandations en matière de soins de la peau périnéale pourraient réduire la fréquence et la durée des infections du nourrisson. Les nouveau-nés hospitalisés en soins intensifs ont bien toléré les nouvelles lingettes pour couches.
Implications pour la recherche : Des recherches supplémentaires sur les lingettes contenant d’autres types d’extraits ou d’ingrédients sont nécessaires.
Mots clés : dermatite du siège, érythème fessier, extrait de pépins de pamplemousse, nourrissons, nouveau-nés, soins de la peau périnéale, prématurés, lingettes à l'eau sans conservateurs ni produits chimiques, prématurité
La dermatite du siège (DS), également appelée érythème fessier, se caractérise par une inflammation et des lésions cutanées au niveau de la zone du siège, touchant le bas-ventre, les fesses et les régions périanale et périnéale. L'incidence rapportée de la DS varie de 21 % à 25 % chez les nouveau-nés hospitalisés en unité de soins intensifs néonatals (USIN) et peut atteindre 100 % au cours des deux premières années de vie. 1-3 Les signes de la DS comprennent un érythème, des excoriations, une desquamation cutanée et des saignements. La lésion cutanée qui en résulte au niveau de la zone du siège constitue une porte d'entrée potentielle pour les infections cutanées et systémiques. 4 Outre le risque infectieux, les nourrissons atteints de DS présentent souvent une détresse émotionnelle et physique, mise en évidence par un taux de cortisol salivaire plus élevé. 5 Les parents sont souvent angoissés par la DS, ce qui peut affecter leur perception de la qualité des soins prodigués à leur enfant en USIN. 6
Les causes de la dermatite digitale sont multifactorielles. Chez les nourrissons, en particulier les prématurés, la couche cornée, qui constitue la couche protectrice externe de la peau, est sous-développée. L'humidité de l'urine et les enzymes digestives provenant des selles alcalinisées irritent davantage la peau périnéale fragile. Les tentatives d'élimination de ces irritants par des frottements excessifs et l'utilisation de lingettes contenant des conservateurs peuvent altérer la barrière cutanée. Les nourrissons hospitalisés en soins intensifs néonatals, susceptibles d'être exposés à des antibiotiques, à des régimes enrichis et à des drogues illicites pendant la grossesse, présentaient un risque accru de dermatite digitale en raison d'une altération de la flore intestinale, de la composition des selles et de la fréquence des selles. 4,8
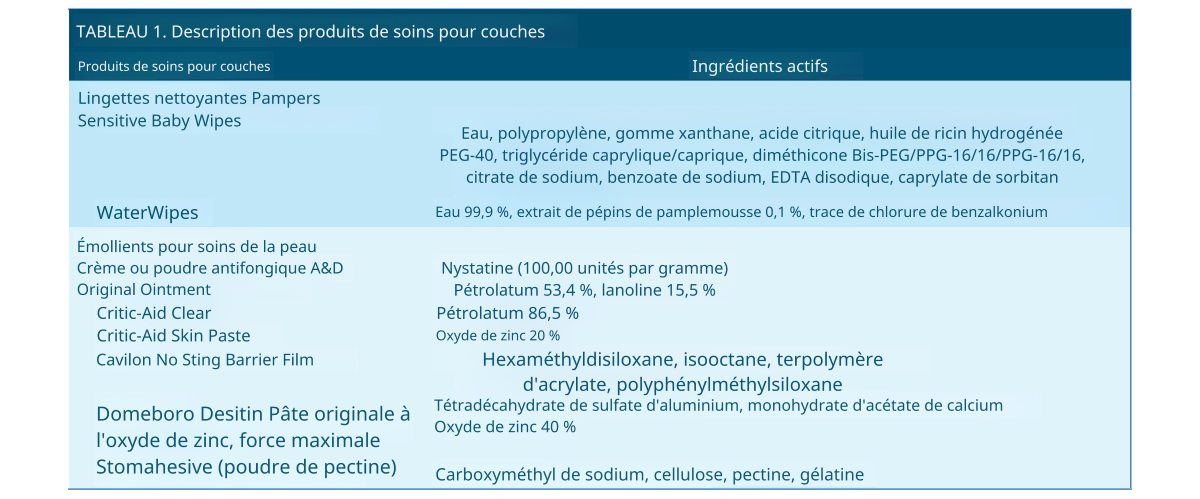
De nombreuses études ont examiné la prévention et le traitement de la dermatite digitale (DD) .¹⁻¹¹ La prise en charge préconisée comprend l'élimination des irritants cutanés, un nettoyage doux, l'utilisation d'émollients et un change adapté. Malgré une bonne compréhension de cette prise en charge, la DD reste fréquente en néonatalogie.² Ce problème pourrait être dû au fait que la plupart des unités de soins intensifs néonatals (USIN) ne disposent pas d'une approche standardisée pour les soins de la peau périnéale.¹ Par exemple, l'évaluation cutanée et le signalement de la DD sont généralement incohérents, ce qui conduit à une sous- estimation de la prévalence et complique le suivi de l'amélioration des soins.² De plus, certaines lingettes pour bébé disponibles dans le commerce contiennent des additifs susceptibles de provoquer des irritations cutanées à l'insu du personnel soignant (Tableau 1) .¹² Le nettoyage avec du coton ou un linge humide semble plus hygiénique, mais plusieurs études comparatives ont montré que les lingettes pour bébé sont plus bénéfiques.¹³⁻¹⁵ Les agents tampons de pH contenus dans les lingettes pour bébé pourraient neutraliser l'urine alcaline et rétablir un pH cutané équilibré. 13 De plus, les lingettes contenaient des tensioactifs comme nettoyant doux, contribuant à éliminer la partie grasse des selles. 4 Il est donc crucial de choisir les lingettes les plus appropriées. Outre les lingettes, le choix parmi les nombreux émollients barrières peut s'avérer complexe. Différents émollients barrières contiennent divers ingrédients, notamment du pétrole et de l'oxyde de zinc (Tableau 1), comme l'ont rapporté Malik et al . 2 , qui ont constaté l'utilisation de jusqu'à 5 produits de soins cutanés différents au sein d'une même unité. Ces approches de prévention et de traitement non standardisées peuvent être source de confusion pour les soignants. Des études ont montré que la mise en œuvre de recommandations de pratique clinique fondées sur des données probantes a permis de réduire la dermatite digitale. 1
L'élément clé pour réduire la dermatite digitale est l'établissement de recommandations axées sur la prévention. Notre unité de soins intensifs néonatals (USIN) de l'hôpital universitaire de l'Utah a constaté une forte incidence de dermatite digitale. Par conséquent, une équipe multidisciplinaire d'amélioration de la qualité a été constituée et chargée d'identifier les principaux facteurs, d'examiner la littérature scientifique actuelle, de repenser les recommandations en matière de soins de la peau, de mettre en œuvre les changements, de former le personnel, de suivre les progrès et de contrôler l'observance. Nos recommandations en matière de soins de la peau périnéale ont standardisé l'évaluation et la documentation de la peau, introduit de nouvelles lingettes et mis l'accent sur la prévention et le traitement par des émollients. L'objectif était de réduire l'incidence de la dermatite digitale de 20 % en un an.
MÉTHODES
Paramètre
L'unité de soins intensifs néonatals (USIN) de l'Université de l'Utah était une USIN de niveau III, accueillant en moyenne 35 patients par jour. Les nourrissons nécessitant moins d'un litre d'oxygène, recevant une perfusion de solution glucosée à 12,5 % pour traiter une hypoglycémie, ou dont l'âge gestationnel était supérieur à 34 semaines étaient transférés de l'USIN vers une unité de soins intermédiaires. Les nourrissons nécessitant une intervention chirurgicale étaient également transférés vers une USIN chirurgicale affiliée.
Population étudiée
Le projet ciblait les nourrissons admis en unité de soins intensifs néonatals (USIN) entre juillet 2017 et mars 2019. Les nourrissons admis entre juillet et décembre 2017, avant la mise en œuvre des recommandations, ont servi de référence pour l'incidence et la durée des dermatites néonatales. L'âge gestationnel, le poids de naissance, le mois de naissance, les données d'évaluation cutanée, l'incidence et la durée des dermatites néonatales, la durée d'hospitalisation et les émollients cutanés utilisés ont été recueillis. Ces mêmes informations ont été collectées lors de l'élaboration des recommandations et après leur mise en œuvre. Les critères d'inclusion étaient tous les nourrissons admis et hospitalisés plus d'une journée en USIN. Les critères d'exclusion étaient les nourrissons transférés hors de l'USIN ou décédés au cours des premières 24 heures de vie.
Intervention
Une équipe multidisciplinaire d'amélioration de la qualité a été mise en place pour traiter les problèmes d'intégrité cutanée périnéale chez les nourrissons. Cette équipe était composée d'infirmières de chevet, d'infirmières responsables, d'ergothérapeutes et de médecins traitants.
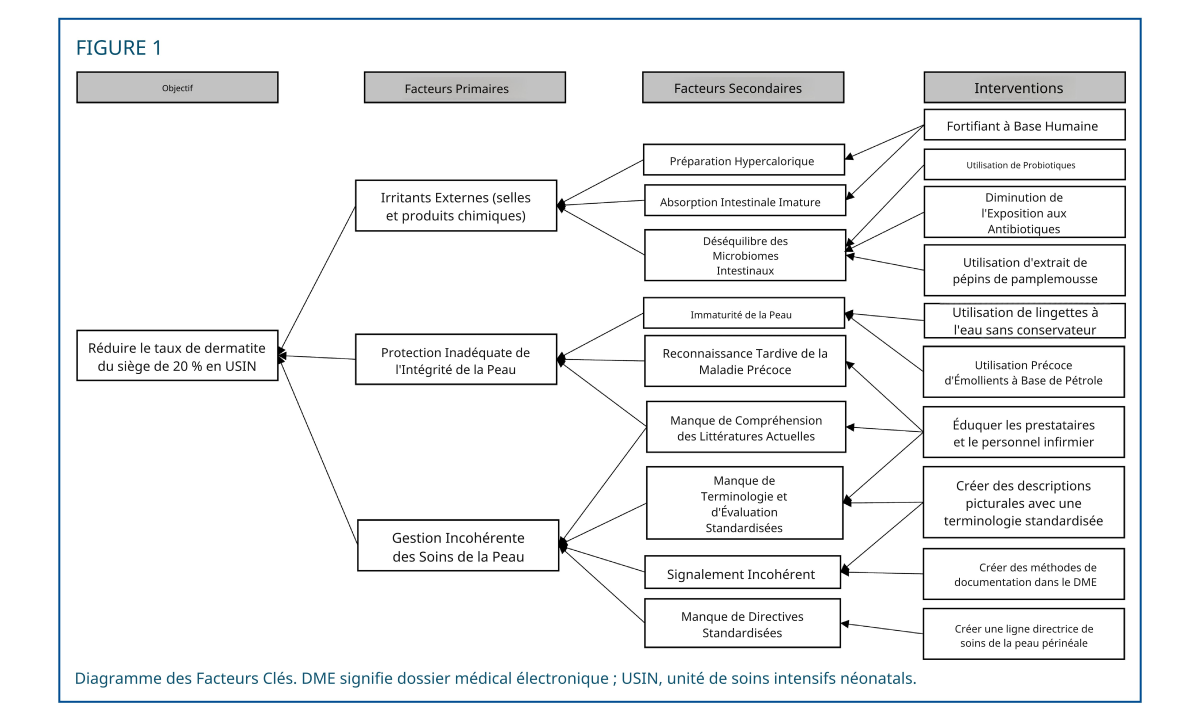
À l'aide de l'outil « Diagramme des facteurs clés » (Figure 1), l'équipe a identifié les facteurs de risque néonataux de dermatite digitale (DD) et compilé des interventions potentielles visant à la réduire, en se basant sur une revue de la littérature, l'avis d'experts et un consensus multidisciplinaire. Parmi ces facteurs de risque figuraient les irritants externes, notamment les irritants chimiques et les selles. Notre unité de soins intensifs néonatals (USIN) limitait l'exposition au lait artificiel et utilisait davantage de lait maternel de donneuses et de fortifiants à base de lait maternel. Nous avons également tenté de restaurer un microbiote intestinal sain par l'administration de probiotiques et la réduction de l'exposition aux antibiotiques, malgré la persistance de la DD. Une prise en charge cutanée incohérente et une utilisation insuffisante des protections cutanées des couches ont également été identifiées comme des facteurs déterminants. L'équipe a donc élaboré les Recommandations pour les soins de la peau périnéale afin de standardiser l'évaluation, la documentation, la prévention et le traitement de la peau (Figure 2). Les Recommandations de pratique clinique fondées sur des données probantes de l'AWHONN pour les soins de la peau néonatale et les Recommandations de Heimall pour les soins de la peau périnéale chez les patients incontinents/portant des couches ont servi de cadre à leur élaboration. 1.11 L’objectif de l’énoncé du projet d’amélioration de la qualité était de réduire le taux de DD de 20 % dans l’USIN.
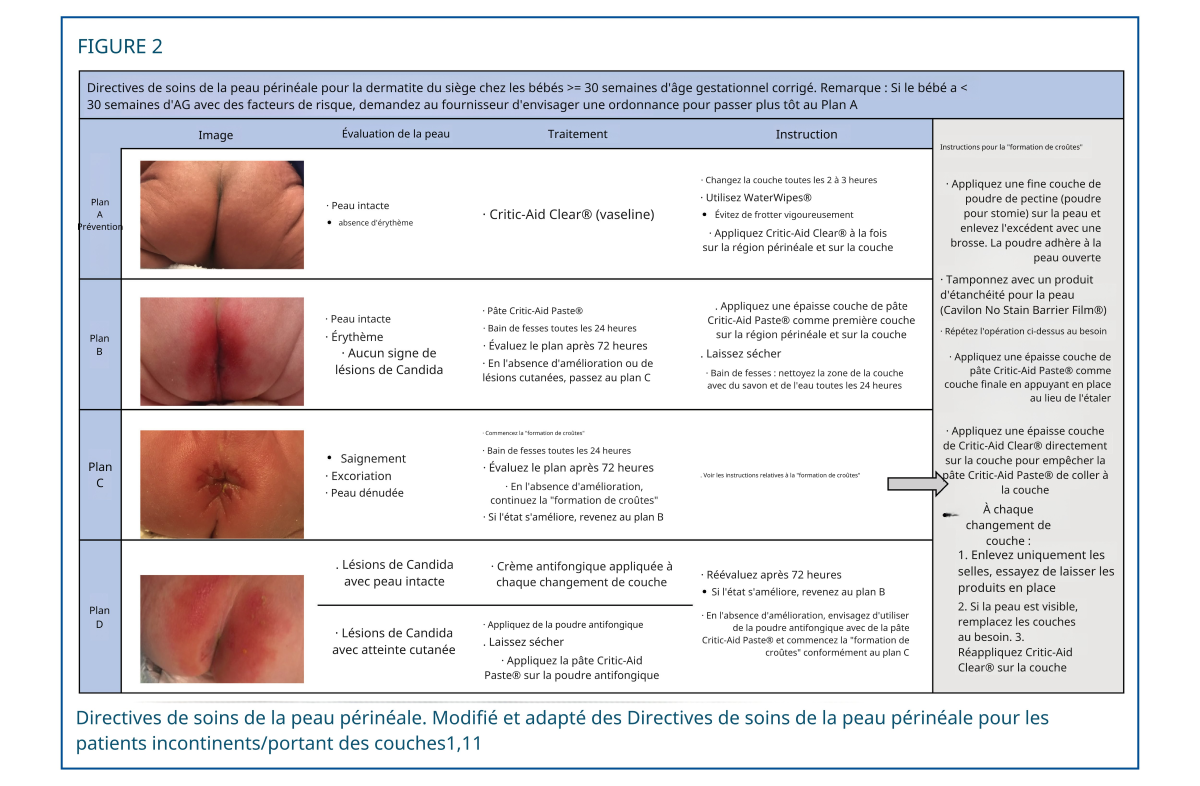
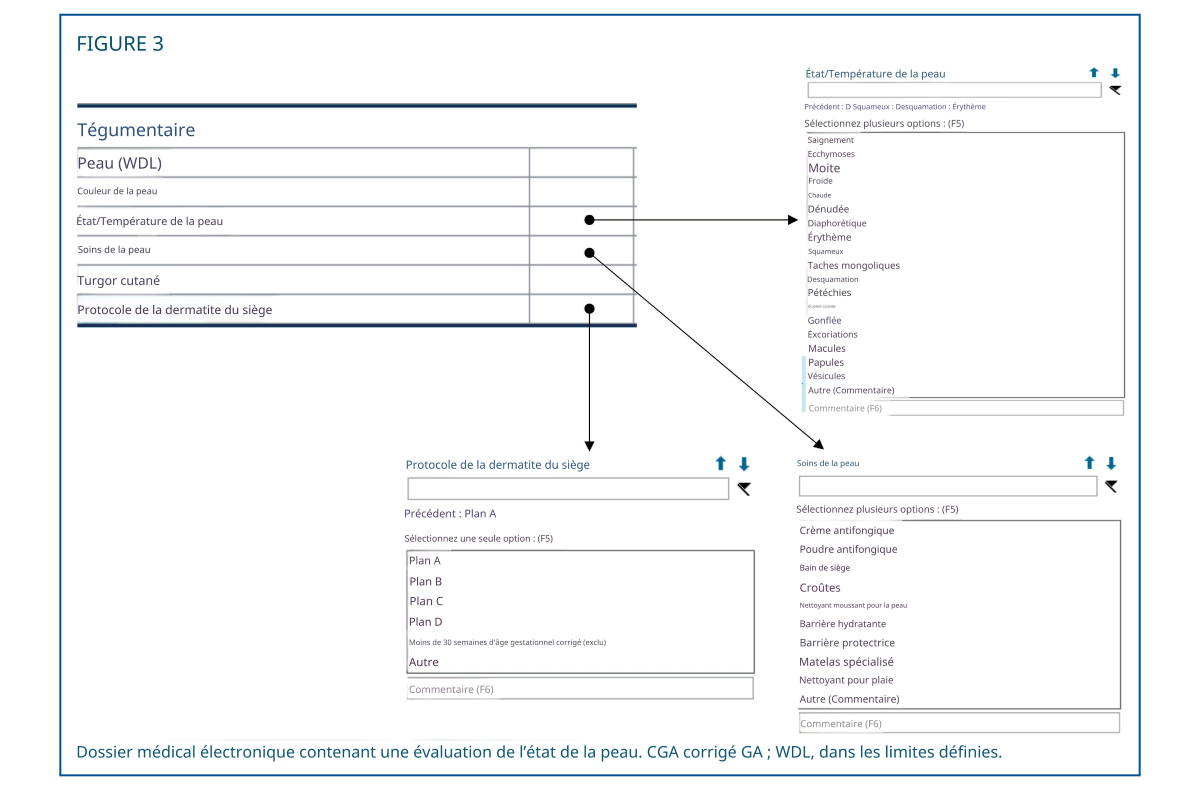
Les premières étapes ont consisté à standardiser l'évaluation et la documentation de l'éruption cutanée. Le terme « éruption cutanée » était imprécis et ne décrivait pas la gravité de la maladie ; pourtant, il était couramment utilisé avant la mise en œuvre des recommandations relatives aux soins de la peau périnéale. Un tableau illustré, adapté de recommandations antérieures, a permis de catégoriser la gravité de la dermatite digitale. 1,11 Ce tableau attribuait une terminologie descriptive à quatre niveaux de gravité et recommandait des plans de traitement spécifiques pour chacun (plans AD) (Figure 2). 1,11 Les infirmières effectuaient une évaluation cutanée à chaque change et la consignaient dans le dossier médical électronique (DME) en utilisant la terminologie spécifique définie. Afin de standardiser la rédaction des comptes rendus descriptifs dans le DME, les infirmières choisissaient parmi une liste de termes suggérés, notamment éruption cutanée, érythème, saignement, excoriation, dénudation, etc. (Figure 3).
L'examen cutané d'une peau intacte non érythémateuse a confirmé l'absence de dermatite digitale (DD), le plan de traitement ciblé étant la prévention (plan A). Ce plan préconisait l'application d'émollients à base de pétrole (CriticAid Clear, [Coloplat Corporation, Minneapolis, Minnesota]) comme couches protectrices. Il s'agissait de la première ligne de défense cutanée, appliquée sur toute la peau intacte avant même l'apparition de la DD. Une DD légère était caractérisée par une peau intacte érythémateuse sans signe de candidose. Les recommandations détaillaient les traitements de la DD légère dans le plan B, qui consistait en l'application d'une couche d'émollient à base d'oxyde de zinc (Critic-Aid Paste, [Coloplat Corporation, Minneapolis, Minnesota]) sur la zone affectée. Un nourrisson atteint de DD devait recevoir un bain à l'eau et au savon au niveau de la zone des couches toutes les 24 heures afin d'éliminer délicatement les irritants. Le plan de traitement C était destiné aux DD sévères, caractérisées par une peau érythémateuse, dénudée, excoriée ou saignante, sans candidose. Le plan C impliquait une technique de « croûte » pour l’application de poudre de pectine (Stomahesive Protective Powder, [Convatec, Oklahoma City, OK]), d’un scellant cutané (Cavilon No Stain Barrier Film, [3M, St. Paul, Minnesota]) et de couches protectrices supplémentaires à base d’émollients. Le plan D était destiné aux mycoses cutanées avec lésions à Candida, nécessitant un traitement antifongique. Dès l’amélioration des lésions, le traitement pouvait être allégé. Le tableau 1 répertoriait les principes actifs des émollients utilisés.
La nouveauté de nos recommandations résidait dans l'utilisation des lingettes pour bébé WaterWipes (WaterWipes, Portsmouth, New Hampshire), récemment mises sur le marché. Ces lingettes étaient présentées comme étant sans conservateur, composées à 99,9 % d'eau, à 0,1 % d'extrait de pépins de pamplemousse et à des traces de chlorure de benzalkonium comme agent tensioactif. 16 L'extrait de pépins de pamplemousse est largement utilisé comme agent antimicrobien et antibiofilm efficace dans l'industrie alimentaire.17,18 Il a été démontré que l'extrait de pépins de pamplemousse, associé à un film hydrogel, possède une activité antibactérienne contre Staphylococcus aureus et Escherichia coli et favorise la cicatrisation. 19 Cependant, l'efficacité de l'extrait de pépins de pamplemousse dans les lingettes pour bébé pour prévenir la dermatite digitale restait inconnue. 12
Les nourrissons prématurés de moins de 30 semaines d'âge gestationnel corrigé (AGC) ont bénéficié de la même surveillance et ont reçu des lingettes WaterWipes dès leur admission. L'utilisation d'émollients barrières chez les grands prématurés reste controversée ; sur une peau incomplètement épithélialisée, les émollients pourraient accroître le risque d'absorption systémique et d'infections nosocomiales. Par conséquent, les nourrissons prématurés ont reçu des émollients à partir de 30 semaines d'AGC, sauf dans les cas de dysplasie zygomatique les plus sévères et selon l'appréciation du médecin.
Mise en œuvre
Ce projet d'amélioration de la qualité s'est déroulé en trois phases. La première a consisté à élaborer des lignes directrices, à standardiser la saisie des données d'évaluation cutanée dans le dossier médical électronique et à mettre en place un système de suivi des données. La deuxième phase a porté sur la formation du personnel par le biais de plusieurs groupes de discussion. Enfin, la troisième phase, la phase de mise en œuvre, a débuté en janvier 2018.
Mesures
Le critère d'évaluation principal était l'incidence de la dermatite du siège (DS). Les nourrissons nés le même mois ont été regroupés en cohorte et suivis pendant toute la durée de l'étude. L'incidence des différents stades de DS a été comparée avant et après la mise en œuvre des recommandations. La catégorisation des différents stades de DS pendant la période précédant la mise en œuvre des recommandations s'est avérée complexe. Avant la standardisation de l'évaluation cutanée, la DS était souvent décrite comme une « éruption cutanée » sans indication de gravité. La DS légère (peau intacte avec érythème uniquement) n'était pas clairement définie auparavant. La dermatite du siège, qui était notée en texte libre comme présentant des excoriations ou des saignements, est désormais considérée comme une DS sévère dans les Recommandations de soins périnéaux. En raison de l'incertitude concernant les stades de DS, l'incidence de la DS sévère pendant la période précédant la mise en œuvre des recommandations pourrait être sous-estimée. La durée de la DS sévère (lésions cutanées avec excoriations, saignements ou dénudation) a été calculée en jours pour 100 jours-patients. Les jours-patients correspondaient au nombre total de jours d'hospitalisation de tous les nourrissons de l'unité de soins intensifs néonatals (USIN) nés le même mois.
Les mesures de processus ont pris en compte la conformité de l'évaluation cutanée, de la documentation et des modalités d'utilisation des émollients protecteurs. Une évaluation cutanée détaillée était nécessaire pour suivre l'incidence des différents stades de dermatite du nourrisson et la réponse au traitement. La fréquence d'utilisation des termes descriptifs (érythème, saignement, excoriation ou peau dénudée) plutôt que du terme non spécifique (éruption cutanée) a été surveillée. Le pourcentage de nourrissons pour lesquels des émollients avaient été prescrits conformément à l'évaluation cutanée documentée a été évalué. Dans le dossier médical informatisé, les infirmières pouvaient également consigner, dans la section « Évaluation cutanée », le plan de soins et de traitement cutanés choisi. Les produits de soins pour le change prescrits en dehors des recommandations (par exemple, Domeboro [Advantine Health, Ceder Knolls, New Jersey], Desitin [Johnson & Johnson, New Brunswick, New Jersey], pommade A&D [Bayer Corporation, Whippany, New Jersey]) ont été considérés comme des écarts aux recommandations.
Les recommandations ont introduit de nouvelles lingettes pour bébé sans conservateurs. Sans conservateurs pour prévenir la formation de moisissures, ces lingettes pourraient présenter un risque d'infection fongique si elles sont utilisées après leur date de péremption.20 Le critère d'évaluation principal était le taux d'infections fongiques cutanées déduit de la fréquence de prescription de crème à la nystatine topique (plan D). Le coût des différentes lingettes a également été comparé.
Analyse des données
Les mesures de résultats ont été analysées à l'aide de cartes de contrôle statistique (QI Macros pour Excel, version 2018, Denver, Colorado). Les taux d'incidence mensuels des différents grades de dysfonction diastolique (DD) ont été représentés sur des cartes X-mR. La durée de la DD sévère pour 100 jours-patients a également été représentée sur ces mêmes cartes. Les limites de contrôle ont été fixées à ±3 écarts-types. La médiane et l'intervalle interquartile ont été utilisés pour décrire l'âge gestationnel (AG), le poids de naissance (PN) et la durée d'hospitalisation (DH). Le test U de Mann-Whitney et le test exact de Fisher ont été utilisés pour les données ordinales ou les données continues ne suivant pas une distribution normale. Un seuil de signification statistique bilatéral de p < 0,05 a été retenu. Les analyses statistiques ont été réalisées avec le logiciel GraphPad Prism version 8.3.0 pour macOS (GraphPad Software, La Jolla, Californie, www.graphpad.com).
RÉSULTATS
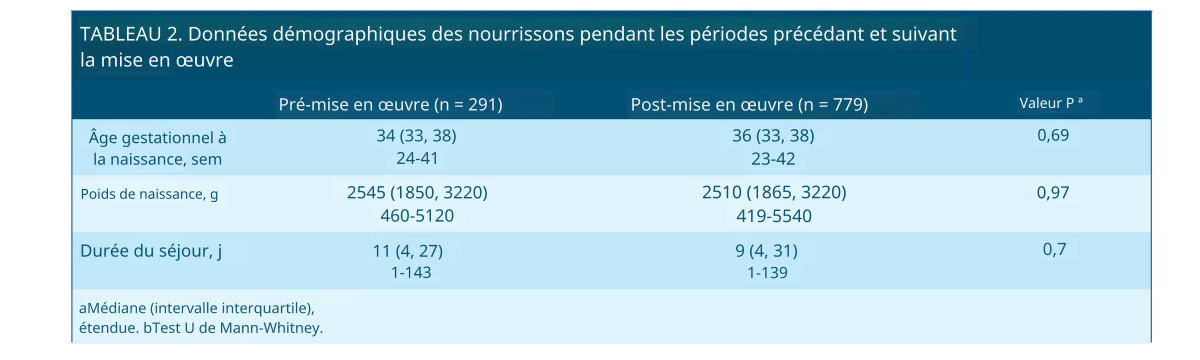
Au cours de la période d'étude (juillet 2017 à mars 2019), 1 280 nourrissons ont été admis en unité de soins intensifs néonatals (USIN), dont 1 070 y sont restés plus d'une journée. Aucune différence significative n'a été observée concernant l'âge gestationnel (p = 0,69), le poids de naissance (p = 0,97) et la durée de séjour (p = 0,70) entre les nourrissons admis avant (juillet 2017 à décembre 2017) et après (janvier 2018 à mars 2019) la mise en œuvre du protocole (tableau 2). L'incidence initiale des troubles du développement (TD) était de 46,0 %. Les nourrissons nés avant 30 semaines d'âge gestationnel (n = 117) présentaient une incidence de TD plus élevée que les autres (67,6 % vs 37,4 %, risque relatif : 3,05, IC à 95 % : 2,10-4,45, p < 0,0001).
Mesures des résultats
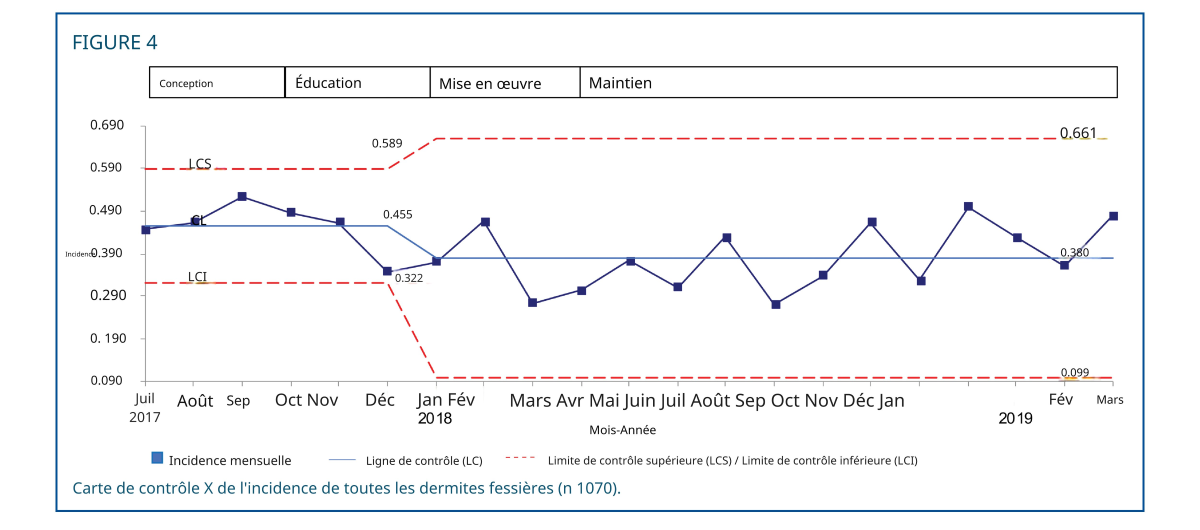
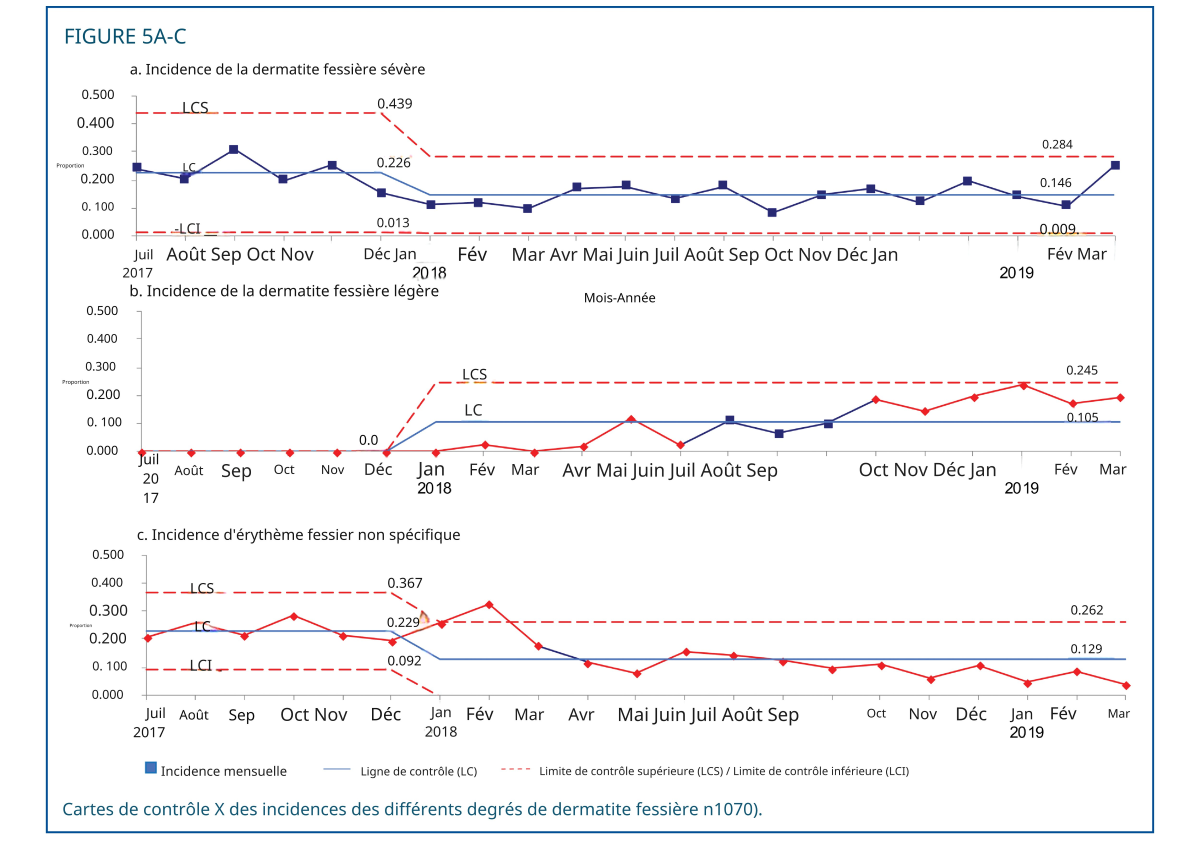
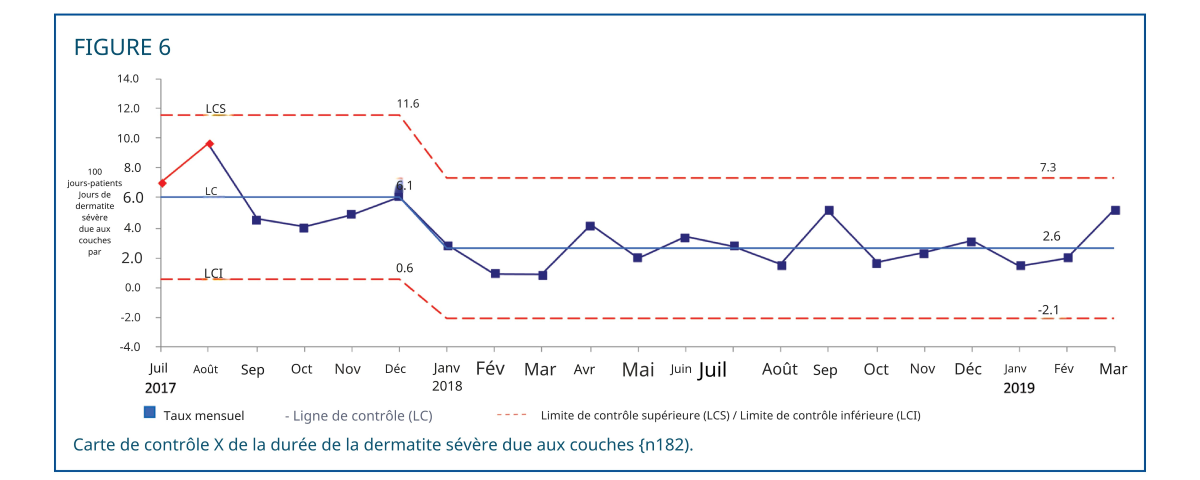
Le critère d'évaluation principal était l'incidence de la dysfonction diastolique (DD), comme illustré par la carte de contrôle statistique (figure 4). Après la mise en œuvre des recommandations, l'incidence moyenne de la DD a diminué de 45,5 % à 38,0 %, soit une réduction de 16,7 %. L'incidence de la DD sévère a diminué de 22,6 % à 14,6 %, soit une réduction de 34,9 % (figure 5A). Une augmentation de l'incidence de la DD légère a été observée après la mise en œuvre des recommandations (figure 5B). La durée de la DD sévère a diminué de 6,1 à 2,6 jours pour 100 jours-patients, soit une réduction de 57,4 % (figure 6). Tous les graphiques mR associés sont présentés dans la figure 1 du contenu numérique supplémentaire (graphiques mR de contrôle de l'incidence de tous les DD) et la figure 2 du contenu numérique supplémentaire (graphique mR de contrôle de la durée des DD sévères), disponibles respectivement à : http://links.lww.com/ANC/A63 et http://links.lww.com/ANC/A64.
Mesures de processus
Nous avons également constaté une bonne adhésion au protocole. Avant la standardisation de l'évaluation cutanée, la dermatite digitale (DD) était souvent décrite comme une « éruption cutanée » sans précision de sa gravité. L'utilisation du terme non spécifique « éruption cutanée » a diminué de 22,9 % à 12,9 %, soit une réduction de 43,7 % après la mise en œuvre du protocole (Figure 5C). L'amélioration de la documentation a permis de mieux suivre et de noter les cas de DD légère (Figure 5B). L'utilisation préventive d'émollients barrières était peu fréquente chez les nourrissons avant la mise en œuvre des recommandations relatives aux soins de la peau périnéale. Le taux de prescription de Critic-Aid Clear en prévention pour tous les nourrissons est passé de 32,9 ± 16,4 % à 54,1 ± 5,1 %, soit une amélioration de 64 % (p = 0,02), après la mise en œuvre du protocole. La prescription de Critic-Aid Paste pour les nourrissons atteints de DD sévère a atteint un taux de prescription de 100 %. La prescription d'émollients pour le change en dehors des recommandations a chuté de 39,0 ± 22,1 % à 4,1 ± 3,0 %, soit une réduction de 89,6 % (p = 0,01). Nous avons présenté ici le schéma de prescription des émollients barrières, mais pas leur application à chaque change. Actuellement, seulement 9 % des changements de couches ont fait l'objet d'un enregistrement du plan de traitement choisi ou appliqué.
Mesures d'équilibrage
Les lingettes pour bébé sans conservateur peuvent favoriser la prolifération fongique si elles sont utilisées après leur date de péremption. Nous n'avons observé aucune augmentation des infections fongiques cutanées ou systémiques. En revanche, nous avons constaté une tendance à la baisse de l'utilisation mensuelle moyenne d'émollients topiques à base de nystatine (6,9 ± 2,2 % contre 3,0 ± 2,9 %, p = 0,051) pour le traitement d'une candidose cutanée présumée.
Analyse des coûts
Les lingettes sans conservateur coûtaient six fois plus cher que la marque utilisée précédemment (0,06 $ contre 0,01 $ par lingette). L'augmentation annuelle des coûts prévue pour notre unité de soins intensifs néonatals était de 7 226 $. Ces nouvelles lingettes étaient en réalité moins chères que la méthode de nettoyage à l'eau et au linge. Conformément au protocole de prévention des infections nosocomiales, seules les compresses chirurgicales coûteuses et les flacons d'eau stériles individuels pouvaient être utilisés pour cette dernière méthode. Le coût de la compresse et du flacon d'eau stérile s'élevait à 2,14 $ par jour, tandis que les lingettes sans conservateur coûtaient 1,35 $ pour 20 lingettes à usage quotidien.
Considérations éthiques
L’approbation du comité d’éthique de l’Université de l’Utah a été obtenue. Ce comité a accordé une dérogation au consentement éclairé, s’agissant d’un projet d’amélioration de la qualité présentant un risque minimal pour les patients.
DISCUSSION
Les nourrissons hospitalisés en néonatologie sont particulièrement vulnérables aux irritations cutanées. Malik et al.² ont indiqué que 23 % des nourrissons hospitalisés en néonatologie présentaient des irritations cutanées correctement documentées. La forte incidence d'irritations cutanées (45,6 %) dans notre unité de soins intensifs néonatals a justifié l'élaboration de recommandations pour les soins de la peau périnéale. Heimall et al.¹ ont rapporté une réduction des irritations cutanées de 24 % à 11 % grâce à la mise en œuvre de recommandations de pratique clinique fondées sur des données probantes. Nous avons donc adapté les travaux publiés par Heimall et al.¹ tout en actualisant les produits de soins pour le change disponibles et la documentation du dossier médical informatisé. Nous avons ainsi pu réduire l'incidence globale des irritations cutanées de 16,7 %. L'incidence des irritations cutanées sévères a diminué de 34,9 %, et la durée moyenne d'irritations cutanées a été réduite de 3,5 jours pour 100 jours-patients.
Boiko9 a été le premier à utiliser l'acronyme « ABCDE », qui résume la prise en charge de la dermatite digitale (DD) : Air, Barrière, Nettoyage, Couche et Éducation. L'Air consiste à laisser les bébés sans couche et à les laisser sécher à l'air libre afin de réduire le contact constant avec les irritants. La Barrière est une crème ou un émollient qui crée une couche protectrice huileuse contre les irritants et traite la DD déjà présente. Le Nettoyage consiste à laver la zone en frottant délicatement et à utiliser des lingettes contenant un minimum d'additifs. La Couche implique de choisir des couches super absorbantes et de les changer fréquemment. Enfin, l'Éducation vise à informer les personnes qui s'occupent des bébés sur l'hygiène des couches et les différentes approches de traitement. Malgré ces approches apparemment simples, la DD reste problématique.
Parmi les facteurs ayant contribué à notre succès dans la réduction des dermatites digitales, on peut citer le dépistage précoce grâce à une meilleure documentation des évaluations cutanées, la prévention par l'application opportune d'émollients protecteurs et la standardisation des traitements. À notre connaissance, nous avons été les premiers à démontrer que les lingettes sans conservateur à base d'extrait de pépins de pamplemousse étaient bien tolérées par les nourrissons nés à terme et prématurés.
Les éléments clés de nos recommandations incluaient la fourniture de descriptions illustrées pour l'évaluation cutanée et l'intégration de la documentation dans le dossier médical électronique, permettant ainsi une détection précoce de la dermatite digitale grâce à un système de classification spécifique. L'incidence de la dermatite digitale était souvent sous-estimée en raison d'une documentation imprécise. Une étude a révélé que plus de la moitié des nourrissons hospitalisés en soins intensifs néonatals étaient traités avec des produits de change sans que la dermatite digitale ne soit documentée.10 Une évaluation et une documentation cutanées précises et systématiques peuvent orienter les stratégies de prévention et évaluer la réponse au traitement.10 Les lésions cutanées sont désormais décrites plus en détail, à l'aide d'un terme précis tel qu'« érythème » au lieu d'« éruption cutanée ». Les cas de dermatite digitale légère sont documentés avec plus de précision et de rapidité ; par conséquent, l'augmentation de l'incidence de la dermatite digitale légère reflète probablement une meilleure documentation. Un suivi plus efficace de la réponse au traitement pourrait prévenir la progression de la maladie, comme en témoignent la réduction de la durée et de l'incidence des dermatites digitales sévères.
Nos recommandations ont standardisé les traitements de la dermatite du siège. Malik et al.² ont rapporté que cinq produits de change différents étaient fréquemment utilisés en néonatologie, 5,7 % des nourrissons recevant simultanément deux produits. Ils ont également indiqué qu'aucune documentation pertinente n'était disponible pour comparer l'efficacité de ces produits ou de leurs combinaisons ; or, le stockage et la commande de plusieurs produits de change pourraient engendrer des coûts importants sans efficacité prouvée.² Notre projet d'amélioration de la qualité a rationalisé l'utilisation des émollients pour le change. Nous avons constaté une meilleure observance des prescriptions d' émollients et des stratégies de traitement des dermatites du siège sévères. Nous avons également observé une meilleure observance de l'application précoce d'émollients protecteurs chez plus de 50 % des nourrissons. L'application d'émollients protecteurs à tous les nourrissons dès leur admission pourrait contribuer à prévenir la dermatite du siège. Notre étude a suivi les émollients protecteurs prescrits, mais pas leur fréquence d'application à chaque change. Les infirmières pourraient consigner le plan de traitement choisi (plans AD) sous le « Protocole de dermatite du siège » à chaque changement de couche, même si l'augmentation de la charge de travail ou les inconvénients peuvent limiter l'observance.
Des études ont recommandé l'utilisation de lingettes pour bébé, contenant le moins d'irritants et de parfums possible, comme étant plus bénéfique que le coton imbibé d'eau. 13-15 Notre service de néonatologie a testé de nouvelles lingettes pour bébé sans conservateur, enrichies en extrait de pépins de pamplemousse. Associées à d'autres recommandations en matière de soins de la peau, ces lingettes pourraient contribuer à la diminution de la dermatite du siège. Sans conservateur, l'emballage humide ouvert devrait être remplacé tous les 30 jours en raison du risque de contamination bactérienne et fongique.16 Nous n'avons constaté aucune augmentation de l'utilisation de crèmes émollientes à base de nystatine ni d'infections fongiques cutanées. Ces nouvelles lingettes ont été bien tolérées par les nourrissons nés à terme et prématurés. Bien que plus chères que les autres marques, elles restent moins onéreuses que l'utilisation d'eau stérile et d'une éponge. La prévention de la dermatite du siège pourrait justifier leur coût.
Notre étude a montré que les nourrissons nés avant 30 semaines d'âge gestationnel présentaient une incidence plus élevée de dysplasie dentaire. Nos recommandations préconisent l'application d'émollients protecteurs uniquement lorsque les nourrissons atteignent 30 semaines d'âge gestationnel corrigé. Des études complémentaires sont nécessaires pour évaluer l'innocuité d'une application plus précoce d'émollients protecteurs chez les grands prématurés, afin de permettre une protection et un traitement rapides de l'intégrité cutanée.
Nous avons reconnu que notre étude monocentrique présentait des limites de généralisation. Cependant, les recommandations peuvent être facilement adaptées par d'autres services. Durant la période précédant la mise en œuvre, lorsque l'évaluation cutanée n'était pas standardisée, la classification de la dermatite digitale (DD) pouvait être incertaine et sous-estimée. L'amélioration durable de la DD sur plusieurs mois devrait refléter une évolution de la maladie plutôt qu'une simple variation. Le coût des lingettes et des produits de soins pour nourrissons peut varier selon les régions, ce qui influence l'analyse des coûts. L'efficacité des produits de soins pour nourrissons pourrait être biaisée, car les soignants n'étaient pas en aveugle quant aux produits utilisés. Nous ne disposions pas non plus d'informations sur les nourrissons transférés en unité de soins intermédiaires ou dans d'autres services chirurgicaux. D'autres facteurs de confusion susceptibles d'affecter la DD n'ont pas été pris en compte, notamment le régime alimentaire, l'exposition aux antibiotiques et la consommation de probiotiques.

CONCLUSION
L'adoption d'une approche standardisée pour l'évaluation, la documentation, la prévention et le traitement des affections cutanées périnéales, grâce à la mise en œuvre des recommandations en la matière, a permis de réduire l'incidence et la gravité des dermatites digitales chez les nourrissons hospitalisés en néonatalogie. Des améliorations supplémentaires pourraient être envisagées pour pérenniser ces changements, notamment en responsabilisant davantage le personnel infirmier quant à la prescription et à l'intensification du traitement. Des études complémentaires sont nécessaires pour confirmer l'efficacité des lingettes pour nourrissons à base d'extrait de pépins de pamplemousse et justifier leur coût.
Remerciements
Les auteurs remercient Bahr T, MD; Baserga M, MD; Gardner M, RN; Jones C, RN; Pratt C, OT, Shafter K, OT; Strevay D, RN; Tibbets V, RN; Yoder S, RN; et Warner V, RN.
Références
- Heimall LM, Storey B, Stellar JJ, Davis KF. Commencer par le bas : soins fondés sur des données probantes de la dermatite du siège. MCN Am J Matern Child Nurs. 2012;37(1):10-16.
- Malik A, Witsberger E, Cottrell L, Kiefer A, Yossuck P. Dermatite périanale, son incidence et les schémas de traitements topiques dans une unité de soins intensifs néonatals de niveau IV. Am J Perinatol. 2018;35(5):486-493.
- Burdall O, Willgress L, Goad N. Soins de la peau néonatale : développements dans les soins visant à maintenir la fonction barrière néonatale et à prévenir la dermatite du siège. Pediatr Dermatol. 2019;36(1):31-35.
- Pogacar MS, Maver U, Varda NM, Micˇetic´-Turk D. Diagnostic et prise en charge de la dermatite du siège chez le nourrisson, avec un accent particulier sur le microbiote cutané de la zone du siège. Int J Dermatol. 2018;57(3):265-275.
- Stamatas GN, Tierney NK. Dermatite du siège ; étiologie, manifestations, prévention et prise en charge. Pediatr Dermatol. 2014;31(1):1-7.
- Porter S, Steefel L. Besoins en couches : un changement pour une meilleure santé. Pediatr Nurs. 2015;41(3):141-144.
- Esser M. Dermatite du siège. Adv Neonatal Care. 2016;16(5):S21-S25.
- Zheng Y, Wang Q, Chen Y, et al. Modifications du microbiome cutané associées à la dermatite du siège et au traitement émollient chez les nourrissons et les jeunes enfants en Chine. Exp Dermatol. 2019;28(11):1289-1297.
- Boiko S. Traitement de la dermatite du siège. Dermatol Clin. 1999;17(1): 235-240.
- Merril L. Prévention, traitement et éducation des parents concernant la dermatite du siège. Nurs Womens Health. 2015;19(4):324-336.
- Brandon D, Hil G, Heimall L, et al. Soins de la peau néonatale : Guide de pratique clinique fondé sur des données probantes. Annexe B. 3e éd. Association des infirmières en santé des femmes, obstétrique et néonatale. 2013;89.
- Kuller JM. Produits de soins de la peau pour nourrissons. Adv Neonatal Care. 2016;16(5S):S3-S12.
- Blume-Peytavi U, Lavender T, Jenerowicz D, et al. Recommandations d'une table ronde européenne sur les meilleures pratiques en matière de soins de la peau des nourrissons. Pediatr Dermatol. 2016;33(3):311-321.
- Visscher M, Odio M, Taylor T, et al. Soins de la peau chez les patients de l'unité de soins intensifs néonatals : effets des lingettes par rapport au tissu et à l'eau sur l'intégrité de la couche cornée. Néonatologie. 2009;96(4):226-234.
- Vongsa R. Bénéfices de l'utilisation d'une lingette spécialement formulée pour nettoyer la peau des nourrissons prématurés en couches. Glob Pediatr Health.2019;6:2333794X19829186.
- Lingettes WaterWipes. Ingrédients. 2019 https://www.waterwipes.com/us/en/products/baby-wipes. Consulté le 13 octobre 2019.
- Kim JH, Hong WS, Oh SW. Effet d'un revêtement comestible antimicrobien multicouche d'alginate et de chitosane avec extrait de pépins de pamplemousse pour prolonger la durée de conservation des crevettes (Litopenaeus vannamei) stockées à 4 °C. Int J Bio Macromol. 2018;120(pt B):1468-1473.
- Song YJ, Yu HH, Kim YJ, Lee NK, Paik HD. Activité anti-biofilm de l'extrait de pépins de pamplemousse contre Staphylococcus aureus et Escherichia coli. J. Microbiol Biotechnol. 2019;29(8):1177-1183.
- Jaiswal L, Shankar S, Rhim JW. Film d'hydrogel fonctionnel à base de carraghénane renforcé par des nanoparticules de soufre et un extrait de pépins de pamplemousse pour la cicatrisation des plaies. Carbohydr Polym. 2019;224:115191.
- Johnson DE. Soins de la peau des nourrissons extrêmement prématurés : une transformation des pratiques visant à prévenir les dommages. Adv Neonatal Care. 2016 ; 16(5S) : S1-S41.
- Siegert W. Tendances des conservateurs dans les lingettes humides. SOFW J.2011;137 :44-51.
Résumé des recommandations pour la pratique et la recherche
Ce que nous savons :
- La mise en œuvre des directives relatives aux soins de la peau périnéale réduit l'incidence et la gravité de la dermatite du siège.
- La stratégie de réduction de l'érythème fessier doit être fondée sur des preuves.
Axée sur la prévention et mise en pratique de manière constante.
Ce qu'il faut étudier :
- Étendre les directives de soins de la peau périnéale aux femmes ayant subi une ménopause précoce et assurer une protection plus précoce de l'intégrité cutanée du groupe le plus vulnérable.
- L’effet de l’exposition néonatale à des facteurs tels que les fortifiants pour lait maternel prématuré, les suppléments protéiques liquides, les antibiotiques et les probiotiques sur l’intégrité de la peau périnéale reste inconnu.
Ce que nous pouvons faire aujourd'hui :
- Souligner l'importance de protéger l'intégrité cutanée chez les nouveau-nés.
- Maintenir le respect et l'adhésion aux directives de soins de la peau périnéale.

Des soins experts pour chaque histoire de peau délicate
Des conseils de change quotidiens aux études approfondies sur la science de la peau, explorez nos guides Conseils & Soins et notre Skin Care Hub dédié ! 💧✨